人生の最期を迎えるときの医療(ターミナルケア)についてお話します。④そもそも緩和医療とは?
さて
『人生の最期を迎えるときの医療(ターミナルケア)についてお話します。』シリーズ④です。
今回は「そもそも緩和医療とは?」というお話に入っていこうと思います。
もしこの内容が、『怖い』『刺激が強すぎる』という場合は
無理して読まないでも大丈夫ですからね。
ご自分のペースやタイミングに合わせて
読みたいときに読み進めてくださればと思います。
このシリーズのブログ
① 導入編→こちら
② 最期のときの3つのパターン→こちら
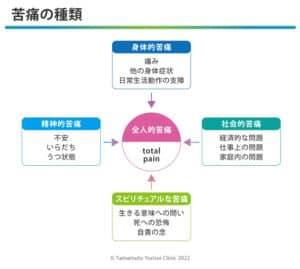
③ 全人的苦痛という考え方とは→こちら
そもそも緩和医療とは?
緩和医療、ターミナル医療というと、皆さんどんなイメージがあるでしょうか?
私はこの方面の勉強をするまでは、
積極的な医療ができなくなったら、緩和医療に移行するものだと考えておりました。
なので、正直なところホスピスは、積極的な加療ができなくなって行くというネガティブな気持ちも多少あったように思います。
そして亡くなったら、その後で、家族(遺族)に対して、受け入れるケアをする必要があるだろうと。
しかしその境界というのはパキッとしたものではないことが分かってきました。
積極的な医療をしているときも緩和医療は始まっていますし
その2つは、ずっと一緒にやっていくものだということを知りました。
また、それと並行して、その当事者だけでなく
周りの家族たちにも、ずっとケアが必要であり(グリーフケアと言います。)
このグリーフケアも決して亡くなってから行うものではなく
並行して行った方が尚よいものだと言うことを感じ始めております。
厚生労働省 緩和ケアのページ
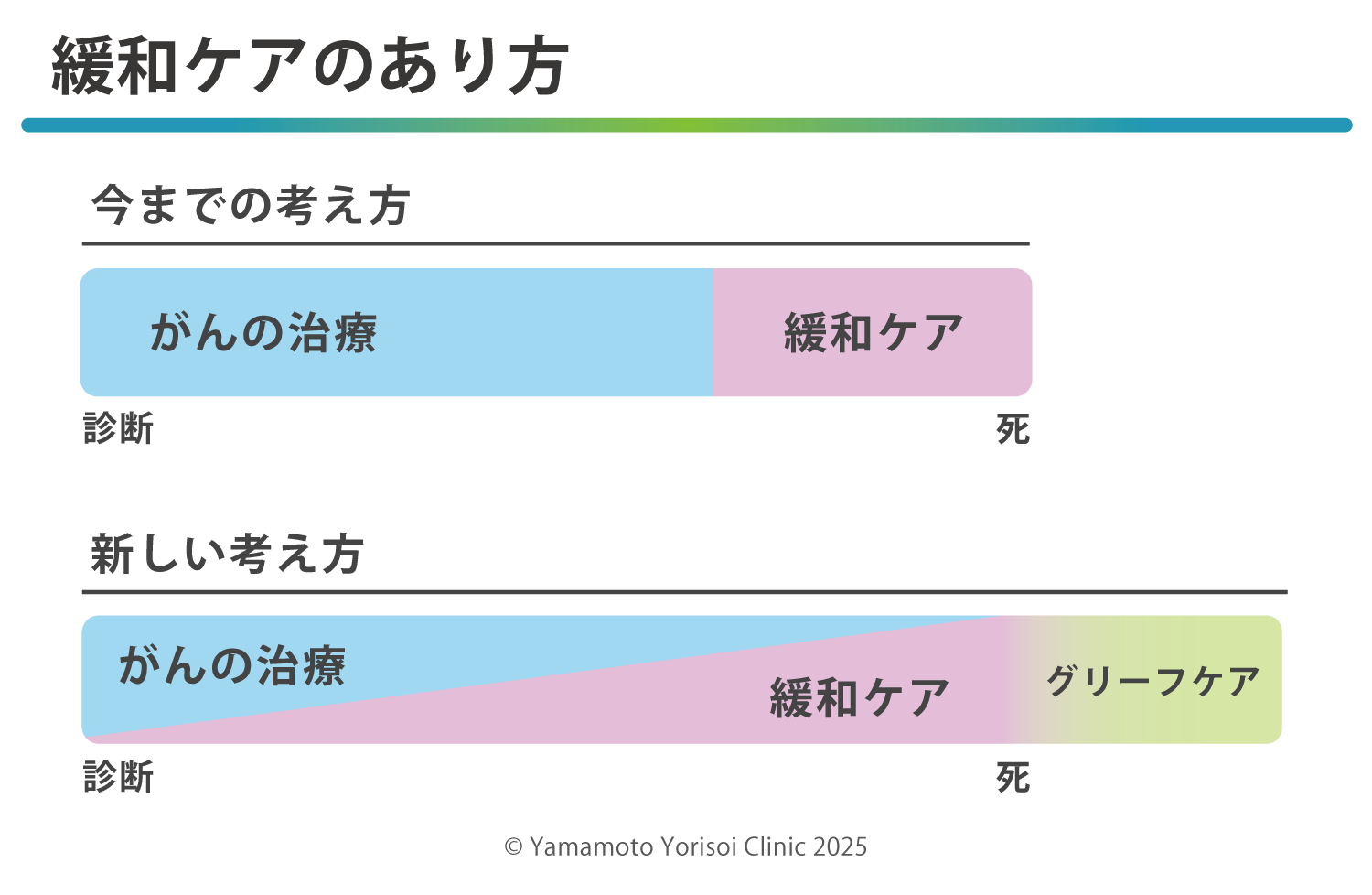
図ではイメージしやすい「がんの治療」としましたが、
前回お話した、3つのパターンどのパターンもそうです。
老衰の経過の途中、心不全の繰り返し・・・
どんな経過でも、その治療と並行して
ご本人やご家族には経過を含めてしっかり理解して頂き
どこまでの積極的な治療を望むのか?
どこまでの医療介入を望むのか?
相談をしていく必要があります。
また並行して
ご本人やご家族が「亡くなる」ということを受け入れていくためのケアが必要です。
その中で揺れ動きながら
最終的にご本人やご家族が、望むゴールを探していくという過程がとても大事になります。
終末期の医療は
決まったもの、正解はこれと決まったものははなく
ご本人やご家族の考え方で大きく幅があります。
その方本人
もしくはその方をよく知る方が
悩んで、迷って、決めた道は、いつでも正解です。
・いつまで、抗がん剤を使用するか
・いつまで点滴をするのか?点滴は、末梢点滴でよいのか?中心静脈栄養にするのか?
・胃瘻を造りたいか?
・在宅でお看取りしたいのか?病院が良いのか?ホスピスに行きたいのか?
様々な選択肢があります。
こちらのブログもご参照ください。→ こちら「もし、お口から食事が食べられなくなった時の事を考えてみたことはあるでしょうか?」
介護や看護は
ヘルパーさんや看護師さんというプロフェッショナルがおられます。
その部分を家族に担っていただきたいわけではありません。
・その方がどういう人であるのか?
・もしその人だったらどういう選択肢を選ぶと思うか?
・その人が前に、なんらかご自分の最期に関する希望に話していたことが有るか?
こういうことは
近しい家族しかわかり得なかったりします。
ご家族の皆さまに期待するのは、そういう事を丁寧に思い出して
数ある選択肢を、一緒に決めていってほしいのです。
「人の命に関わる選択肢を、いくら家族だからといって自分たちが決めるのは重荷だわ」という方も多いです。
「先生が良いと思う方法で」とおっしゃる方も多いです。
きっと、今まで元気なときは
「縁起が悪い」と思ってあまりこういった「死」に纏わる話ってなかなかご家族でもされないからじゃないでしょうか?
ぜひ、お元気なときからみなさんがもう少し
「こういう死生観だよ」「胃瘻についてはこう思うよ」などということを自分で考える機会があり
また、家族などの大切な人の前でその事を話し合ったりできる世の中になるといいなと思います。
社会全体が変わらないと難しいような気もします。
小学校から、そういう授業があったらいいのに。
こちらのブログもご参照ください。→こちら もしばなゲームってご存知でしょうか?
さて、もう少し進めるつもりでしたが、思ったより長くなってきたので一旦このへんで。
あん奈