そのいびき、日中の眠気は、睡眠時無呼吸症候群かもしれません!!
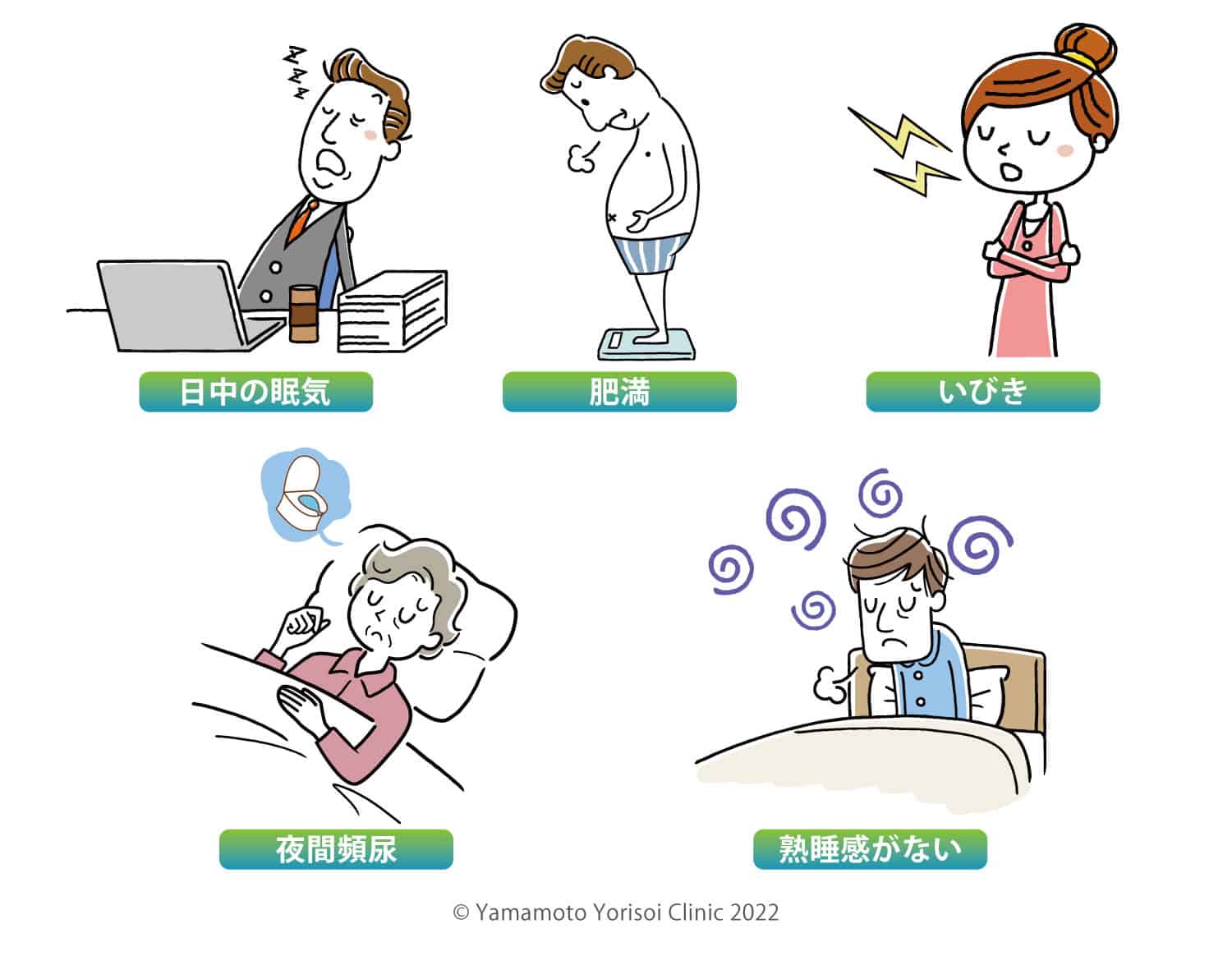
皆様、こんな経験ないでしょうか?
・家族に「寝ているとき、いびきかいているよ!」「呼吸止まってた!」って言われる。
・睡眠時間はしっかりあっても「寝た気がしない」「疲れている」
・「日中なんだか眠い」
それ、睡眠時無呼吸症候群かもしれません!!!
当院で、検査も可能ですので、気になる方は以下を読んでみてくださいね。
睡眠時無呼吸症候群とは?どんな病気? 閉塞型とは?
睡眠時無呼吸症候群とは、
睡眠中に何度も呼吸が止まる状態(無呼吸と呼びます)が繰り返される病気の総称です。
睡眠時無呼吸症候群には、簡略化して言いますと
空気の通り道である気道が閉塞してしまうことにより無呼吸がおこる閉塞型
呼吸を調整する脳の働きが低下するために発生する中枢型
これら両方が関係する混合型に分けられます。
※この言葉の定義は、分かりやすく説明したもので、不明の点も多く流動的なものです。
その中でも大部分が閉塞型の睡眠時無呼吸症候群です。
ここでは、主に、最も多い閉塞型の睡眠時無呼吸症候群についてお話します。
中枢型の睡眠時無呼吸症候群は、脳などの中枢神経の原因と関係するため
脳の画像検査や、神経内科/脳外科の先生との連携が必要になってきます。
診断に欠かせない指標、AHI(エイエイチアイ)とは?
AHIとは「Apnea Hypopnea Index」の略で、日本語では無呼吸低呼吸指数といいます。
1時間あたりの無呼吸(Apnea)と低呼吸(Hypopnea)を合わせた回数をいいます。
睡眠時無呼吸症候群の診断に欠かせない指標で、
AHI 5以上(1時間あたりの無呼吸、低呼吸の回数が5回以上)で
睡眠時無呼吸症候群とみなされます。
このAHIは後で出てくる、簡易検査 睡眠ポリグラフ検査(PSG)によって調べることが出来ます。
AHIによる重症度分類
成人では、そのAHIによって睡眠時無呼吸症候群の重症度が、以下によって分類されます
軽度: 5~15回
中等度: 15~30回
重度: 30回以上
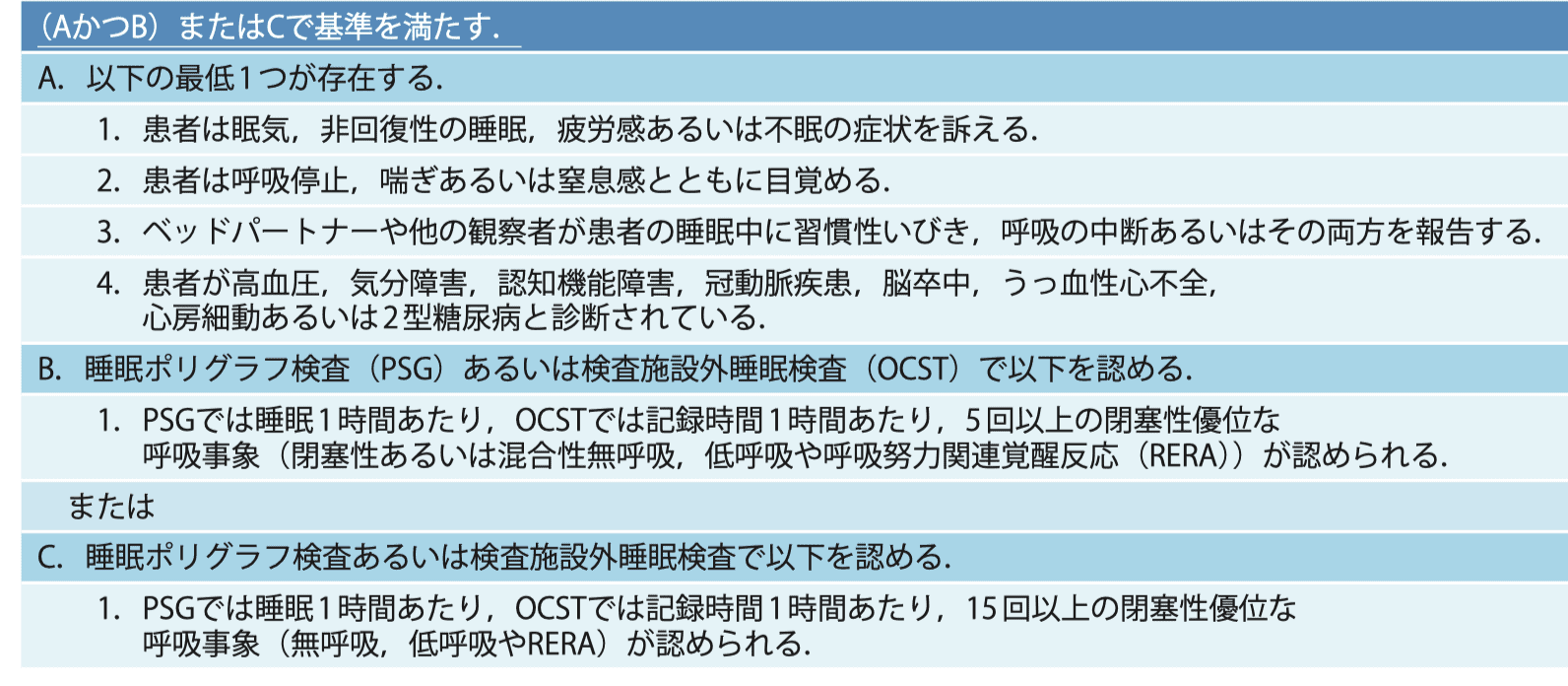
もう一度、診断基準をまとめます。
これは米国の診断基準です。
内科学会雑誌を引用させていただいたので、少し文言が難しいですが。。。。
少し見てみましょう。
引用:〔日内会誌 109:1066~1072,2020〕
参考:American Academy of Sleep Medicine : International
Classification of Sleep Disorders 3rd ed, Darien, 2014.
このように症状と、簡易検査/睡眠ポリグラフ検査(PSG)によって診断がつきます。
注)自宅で行う検査については、検査施設外睡眠検査(OCST)とこのこの表では区別して書かれています。
日本の保険制度では、下記のCPAPという治療の保険適応は米国とは異なります。後述しますね。
閉塞型睡眠時無呼吸症候群ってどんな人がなりやすいの?
さて、どんな方が睡眠時無呼吸症候群になりやすいのでしょうか?
閉塞型の睡眠時無呼吸症候群の原因のひとつは肥満です。
睡眠中にはのどの緊張が緩むため、正常の人でも空気の通り道が細くなります。
でも呼吸が止まるまでには至りません。
肥満の人では,のどにも脂肪沈着があるため
空気の通りが閉じてしまい呼吸が止まってしまいます。
これが閉塞型睡眠時無呼吸症候群の主な原因です。
先程の絵をもう一度見てみましょう。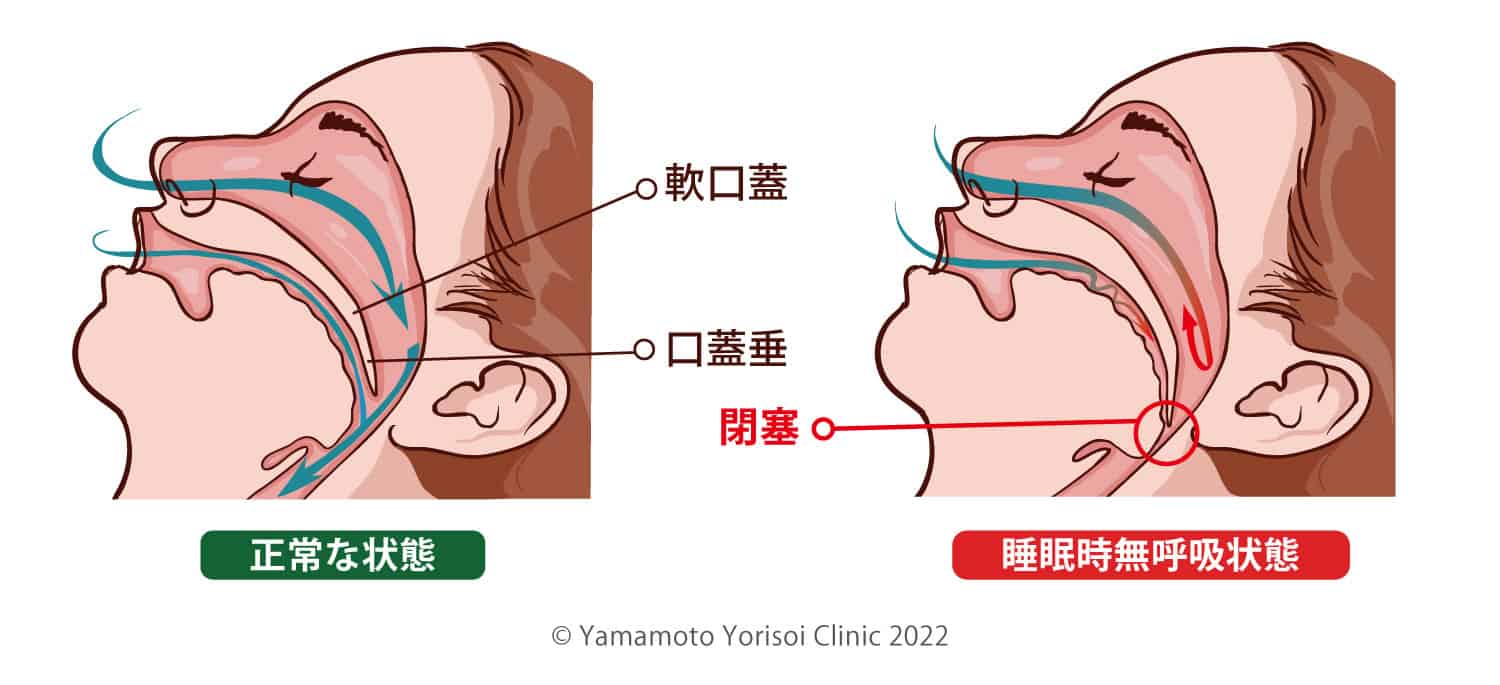
空気の通り道に脂肪沈着があると空気の通り道を塞いでしまっています。
でも、肥満だけが原因ではありません。
肥満がなくても、空気の通り道が狭いと同じことが起きてきます。
生まれつきアゴ(下顎骨)が小さかったり、
のどの奥の形の扁桃腺や口蓋垂(いわゆるのどちんこ)が大きいなどによっては
やはり空気の通りが悪くなり易く,無呼吸の原因となります。
また、アルコールや睡眠薬によっては
喉の緊張を緩めて無呼吸を助長してしまうこともあるので注意が必要です。
ところで、睡眠時無呼吸は何がどう悪いの?
夜間の無呼吸の状態があるとどのような問題が有るのでしょうか?
「いびきだけなら一人で寝るから誰にも迷惑かけてないし問題ないでしょ!」
とはいかないのが問題です。
睡眠時無呼吸症候群は、血管が痛み、動脈硬化が進む病気です。
心臓の血管や脳血管に負荷がかかり心筋梗塞や脳梗塞の原因となることも!?
通常は、日中に頑張る神経の交感神経が優位になり、
睡眠時は、いわゆる体を休ませるの神経の副交感神経が優位になります。
寝ている間は、副交感神経の働きで脳も体もしっかり休むのが正常ですが
睡眠時無呼吸症候群では無呼吸が起こるたびに体が起きてしまい、交感神経の活動が高まってしまいます。
交感神経が働くと血圧が上がってしまうので、高血圧が夜中じゅう続きます。
高血圧は血管が固くなる動脈硬化を引き起こすので、ゆくゆくは心筋梗塞や脳梗塞を引き起こす原因になります。
また無呼吸に伴う低酸素状態は人体にとっては一大事です。
心臓は、代わりに頑張って酸素を取り入れようとして急激に心拍数を上げます。
そうすると眠っているのに激しい運動をしたような状態になっているため、心臓には当然負担がかかります。毎晩、年単位で起きれば、心臓や肺に負担は大きいものとなってしまいます。
もうひとつ「酸化ストレス」による動脈硬化も指摘されています。
低酸素状態と呼吸が再開された後の正常な酸素状態を周期的に繰り返していると
体内が酸化ストレスに曝されるそうです。
これが直接血管を傷つける作用もあるため、これも動脈硬化を進行させると言われています。
これらの原因が複合的に影響して、ゆくゆくは、血管が傷められてしまい
痛めつけられた血管は硬くなり、これが動脈硬化です。
動脈硬化の影響を受けやすい臓器としては、心臓と脳です。
そのため心筋梗塞などの冠動脈疾患や脳卒中の発症にも関係してしまうのです。
このように睡眠時無呼吸症候群は放置しておくと、様々な命に関わる疾患につながっていきます。
この他にも不整脈、血栓症、糖尿病とも、関係有ると言われています。
以下、循環器領域における睡眠呼吸障害の診断・治療に関するガイドラインを参照にすると、
睡眠時無呼吸症候群には下記の頻度で様々な疾患が合併していることがわかります。
循環器領域における睡眠呼吸障害の診断・治療に関するガイドライン参照→こちら
このようなデータもあります。
引用:Mokhlesi B,et al.Eur Respir J 2016; 47: 1162–1169
この内容を、簡略的に模式図で表すと、以下の様になります。
ちょっと見過ごせない結果ですよね。
夜に熟眠できないことによる問題も大きいです
また低酸素状態になると、脳が防衛的に目覚めて、呼吸が再開しますが
この状態が繰り返し続くと熟睡できず、睡眠不足の状態になります。
そのため「日中の強い眠気」や「倦怠感」「起床時の頭重感」「気分の落ち込み」などがあらわれます。
仕事や勉強がはかどらないなど、作業能率の低下や、性格上の変化をきたすこともあります。
運転による交通事故を調査すると、その事故率は約2.6倍以上にも上昇するといわれます。
このように、「一人で寝るから迷惑かけないし!」ではすまされない問題がありそうです。
実際の診断、検査のながれ 費用など
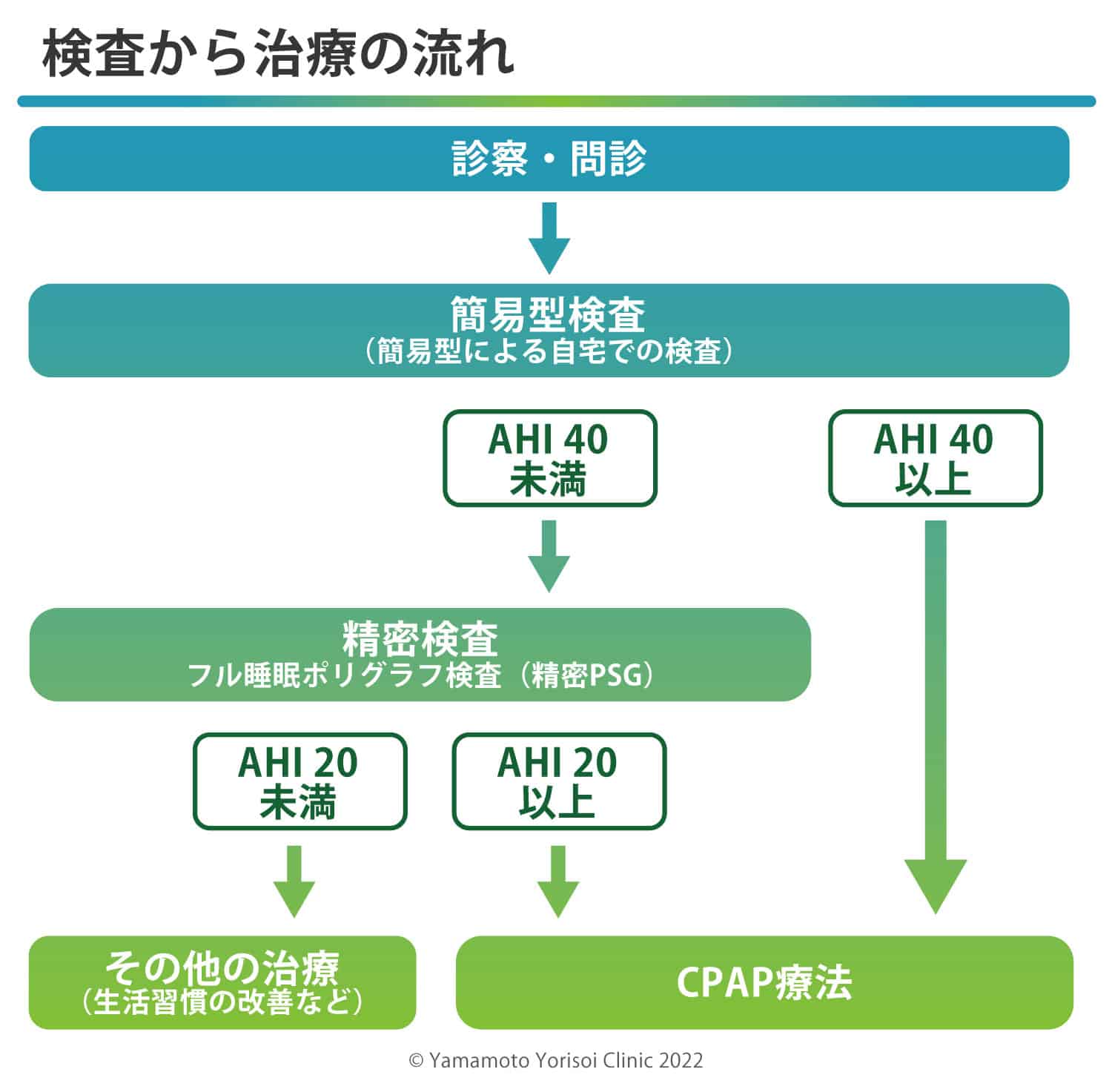
さて、ここまで見てくると、睡眠時無呼吸症候群に自分が該当しないか気になる方もおられると思います。 当院で検査をすることも出来ますので、お気軽にご連絡くださればと思います。 実際の診断の流れはどうなっているか見ていきます。
①問診
まずは医師に診察で睡眠時無呼吸症候群の可能性があるかどうか診てまいります。
必ず使用するわけではありませんが、下のような尺度も参考になります。
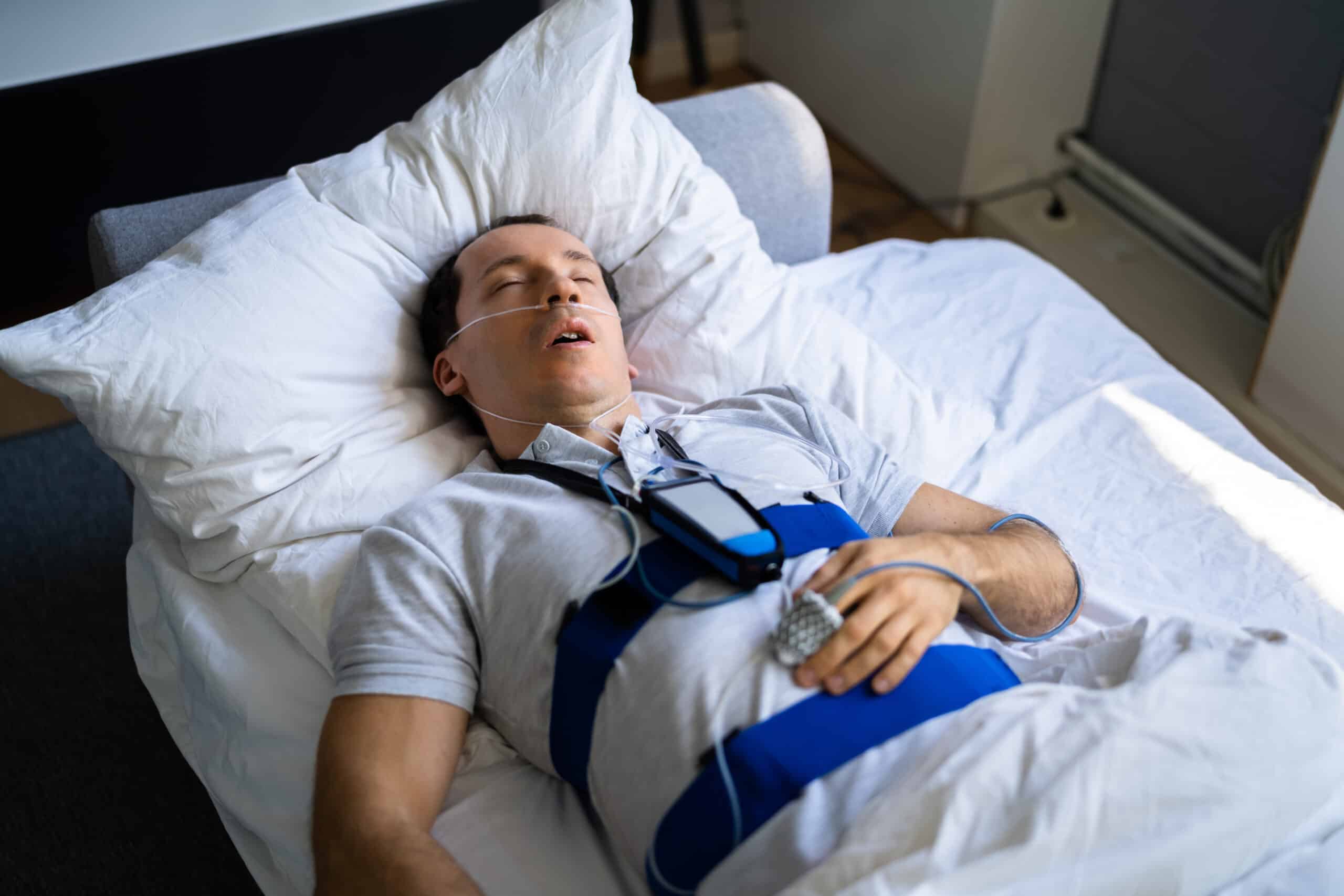
②簡易検査
問診から、睡眠時無呼吸症候群の可能性が有るとわかればまず簡易検査を行います。
この検査は、ご自宅で顔や体にセンターを装着し一晩眠っていただき記録します。
費用は約3000円(3割負担の場合)程度です。
具体的には、こちらから業者さんに依頼して直接患者さんと装着の日取りなどの段取りを打ち合わせます。
ご自宅で検査を行い、約10日ほどで結果が出ます。
もしこの結果でAHI>40の場合には下記のCPAPという検査が保険で受けることが出来ます。
この結果がAHI<40となれば
過小評価の可能性が有るので、精密検査に移ります。(→③へ)
③精密検査(フル睡眠ポリグラフ検査:精密PSG)
簡易検査でAHI<40の場合は、過小評価されていることも有るので、次に精密検査を受けていただきます。
この精密検査は入院して行う所も多いですが、在宅でも精密検査を受けられる事になりました。
簡易検査と同じようにご自宅で、検査を行います。
装着イメージは、上記の簡易検査に加えて、おでこや顎にセンサーをつけます。
3割負担で12000円程度です。
その結果、AHI 20-40ならば、この場合も保険で下記のCPAPという治療が受けられます。
もし、それ以下の場合は、CPAPではない療法を選択していくことになります。(後述)
さて、CPAPとは何か、その保険適応は?を次の項目で詳しく診てまいります。
治療 CPAP(シーパップ)療法とは何か?
閉塞性睡眠時無呼吸タイプに有効な治療方法として、現在欧米や日本国内で最も普及している治療方法はCPAP療法です。
「Continuous Positive Airway Pressure」の頭文字をとって、
「CPAP(シーパップ)療法:経鼻的持続陽圧呼吸療法」と呼ばれます。
CPAP療法は、眠っている間、気道に空気を送り続けて気道を開存させておくというものです。
イラストのようにCPAP装置からエアチューブを伝い、鼻に装着したマスクから気道へと空気が送り込まれます。いろいろなタイプのものがあります。
保険が使えると、月々約4000-5000円くらいの指導管理料で受けられます。
日本でのCPAP保険適応は?
日本では
まず簡易検査で
AHIが 40 以上である患者については、自覚症状を認めればCPAPの適応としています。
そして、簡易検査でAHIが 40 以下の場合精密検査を行い、
以下の①~③の全て の基準に該当する患者としています。
①AHI が 20 以上
②日中の傾眠、起床時の頭痛な どの自覚症状が強く、日常生活に支障を来している
③睡眠ポリグラフィー上、頻回の睡眠時無呼吸が原因で、睡眠の分断化、 深睡眠が 著しく減少又は欠如し ているが、持続陽圧呼吸療法により睡眠ポリグラフィー上、睡眠の分断が消失、深睡眠が出現し、 睡眠段階が正常化する
CPAP以外でできること
上記CPAPが保険適応にならないような場合にできることは何でしょうか?
基本的には、下記の様にできることはまだまだあるので下記の方法を試していきます。
1.減量
体重の増加に伴い首回りや喉が太くなくなると閉塞の危険性は高くなります。
肥満の方は減量に心がけましょう。
重症の方は減量だけでCPAPを中止できるまで改善することは難しいですが、無呼吸低呼吸指数(AHI)を低下させる効果は期待できると言われています。
2.横向きで入眠
仰向けで寝ると下向きの重力がかかって舌根部や咽頭の上部、軟口蓋が沈下して気道が狭くなります。
横向きに寝ることで少しそれが改善するため、抱き枕や横向き寝用枕を利用すると有効な場合があります。
リュックサックを背負って仰向けに眠れないように工夫する方法などもあります。
3.適度の飲酒
上記のように、アルコールは筋肉の緊張を和らげるため、舌や咽頭の筋肉も緩んで鼾や無呼吸を悪化させる可能性があります。
まったくだめというわけではありませんが、就寝前の飲酒(少なくとも4時間前)は避けたいところです。
4.安定剤や睡眠導入剤の服用を見直しましょう。
殆どの安定剤や睡眠導入剤はアルコールと同様に舌や顎の筋肉の緊張を和らげ鼾や無呼吸を悪化させる可能性があります。
これを機に内服を見直してもいいかもしれません。
5.これを機に禁煙しませんか?
喫煙は肺に悪いというだけでなく、癌や心臓病など様々な病気を発症させる危険性を高めます。
健康な生活を手に入れるため禁煙もこれを機にできたらいいですね。
当院も禁煙外来を今後やって参る予定ですのでまた始まったらお知らせします。
6.マウスピース
軽症の場合適応となります。
7.外科手術
扁桃腺が大きいなどの物理的な閉塞に関しては、手術が奏功することもあります。
お気軽にご相談ください。
睡眠時無呼吸症候群は、日本でも約200万人の推定患者さんがおられるそうです。
受診につながっていない方がたくさんおられると見込まれています。
当院でも、このように簡易PSG検査、精密在宅PSG検査を受けていただけますので
気になった方は是非、お気軽にご相談くださいね。
当院で改善を認めない場合や判断に困る場合には、適宜専門医にご紹介もさせていただきますね。
以上、今日は睡眠時無呼吸症候群についてのお話でした。
みなさん、よい睡眠を!
あん奈